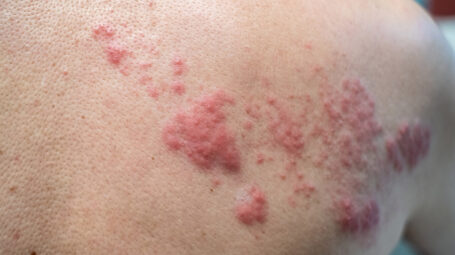
Herpes Zoster, over 65: ecco perché il virus si “risveglia” proprio adesso
Il fuoco di Sant’Antonio colpisce più spesso con l’avanzare degli anni, perché il sistema immunitario perde gradualmente efficienza. La prevenzione più efficace resta la vaccinazione, che rafforza la sorveglianza naturale dell’organismo

Nell’immaginario collettivo esistono malattie che sembrano avere un’età precisa. Morbillo, parotite, rosolia, varicella, scarlattina: nomi che riportano subito alla mente banchi di scuola vuoti, camerette in penombra, termometri appoggiati sul comodino. Sono patologie che associamo quasi automaticamente all’infanzia, come se appartenessero per natura a quella stagione della vita.
Altre condizioni, invece, sembrano affiorare più avanti, quando il ritmo del corpo cambia e il sistema immunitario non è più il guardiano infallibile di un tempo. L’Herpes Zoster – più noto come fuoco di Sant’Antonio – è tra queste.
Ma davvero è soltanto una questione anagrafica? Basta il passare del tempo a spalancare la porta a questo virus oppure dietro la sua riattivazione si intrecciano dinamiche più complesse?
Herpes Zoster, l'età conta ma non è un interruttore
I dati epidemiologici mostrano con chiarezza che l’incidenza del fuoco di Sant’Antonio aumenta dopo i 65-70 anni.
«L’osservazione statistica tuttavia non coincide con un rapporto diretto di causa ed effetto», commenta il professor Emilio Berti, specialista in Dermatologia del Gruppo MultiMedica e professore emerito presso l’Università degli Studi di Milano. «L’età rappresenta piuttosto un segnale di ciò che progressivamente accade nell’organismo. Con il trascorrere degli anni il sistema immunitario modifica la propria efficienza: la capacità di riconoscere e controllare agenti infettivi si attenua, la risposta diventa meno rapida e meno coordinata».
Non si tratta di un’interruzione improvvisa, ma di una trasformazione graduale e fisiologica, diversa da individuo a individuo. «Alcune persone mantengono a lungo difese solide, altre presentano una maggiore vulnerabilità anche prima della soglia anagrafica tradizionalmente considerata a rischio», evidenzia l’esperto. «L’età, quindi, è un fattore rilevante, ma non esclusivo».
Un virus che non se ne va
Per comprendere il legame con le difese immunitarie, occorre ricordare l’origine dell’Herpes Zoster. «Il responsabile è il virus della varicella, contratto spesso durante l’infanzia», sottolinea Berti. «Dopo la guarigione clinica, l’agente infettivo non viene eliminato: si ritira nei gangli nervosi, dove rimane in uno stato silente anche per decenni».
Finché il sistema immunitario esercita un controllo efficace, il virus resta inattivo. Quando la sorveglianza si indebolisce, invece, può riemergere e riattivarsi lungo il decorso di un nervo, fino a manifestarsi sulla pelle con l’eruzione caratteristica. «Questo meccanismo spiega perché lo Zoster rappresenti una riattivazione e non una nuova infezione: senza un precedente episodio di varicella, il fuoco di Sant’Antonio non può svilupparsi», tiene a precisare l’esperto.
Quando le difese si distraggono
Il sistema immunitario è impegnato su più fronti contemporaneamente. Deve controllare infezioni esterne, cellule anomale e virus che già vivono nel nostro organismo. «Se sopraggiunge un’infezione importante, come una polmonite o una forte influenza ad esempio, le risorse vengono concentrate su quella battaglia», indica Berti.
In una situazione del genere, la vigilanza su altri fronti può diminuire. «Se a questo si aggiunge un sistema immunitario già indebolito dall’età o da malattie croniche, il rischio di riattivazione aumenta», aggiunge l’esperto. «Non è un meccanismo automatico, ma un equilibrio che può rompersi».
Anche lo stress fisico o psicologico può avere un ruolo, perché incide sull’efficienza delle difese. È un insieme di fattori a creare le condizioni favorevoli alla riattivazione.
«Di conseguenza, ridurre il fuoco di Sant’Antonio a una malattia dell’anziano sarebbe un errore», osserva Berti. «Esistono condizioni che abbassano le difese anche in età più giovane. Chi ha subito un trapianto deve assumere farmaci che sopprimono il sistema immunitario per evitare il rigetto. Le terapie oncologiche possono ridurre temporaneamente la capacità di risposta dell’organismo. Anche il diabete, soprattutto se non ben controllato, indebolisce le difese».
In questi casi, il rischio di riattivazione del virus aumenta indipendentemente dall’età. È per questo che la soglia dei 65 o 70 anni rappresenta una linea guida utile per la prevenzione nella popolazione generale, ma non un limite rigido. Ci sono persone più giovani che, per le loro condizioni cliniche, hanno un rischio paragonabile a quello di un anziano.
Fuoco di Sant’Antonio, il dolore che lascia il segno
Il fuoco di Sant’Antonio non è solo un’eruzione cutanea. «Il sintomo principale è il dolore, spesso intenso e bruciante», descrive Berti. «Il virus danneggia le cellule della pelle ma soprattutto il nervo coinvolto. E quando un nervo è infiammato o lesionato, può trasmettere un segnale di dolore continuo».
L’eruzione compare di solito su un solo lato del corpo. Torace e zona lombare sono le sedi più frequenti, ma può essere colpito anche il volto, con possibili conseguenze delicate se è coinvolta l’area oculare. «Con la terapia adeguata, le vescicole tendono a guarire nel giro di una o due settimane», spiega l’esperto.
«Tuttavia, in alcune persone, il dolore può persistere anche dopo la scomparsa delle lesioni cutanee. È la nevralgia post-erpetica, una complicanza più frequente negli anziani, in cui il nervo fatica a ripararsi. Può durare mesi e incidere profondamente sulla qualità della vita».
Nei soggetti con difese molto basse, la malattia può essere più estesa e severa, con febbre e malessere generale. Sono situazioni meno comuni, ma possibili quando il sistema immunitario è fortemente compromesso.
Intervenire subito fa la differenza
Quando compaiono i primi sintomi, intervenire rapidamente è fondamentale. I farmaci antivirali funzionano meglio se assunti entro le prime 48-72 ore dall’esordio: in questo modo si può limitare la replicazione del virus e ridurre la durata e l’intensità della malattia.
Anche se iniziata più tardi, la terapia può essere comunque utile per prevenire complicanze, soprattutto nei soggetti più fragili. Al trattamento antivirale si associano farmaci per il dolore e cure locali per proteggere la pelle.
La prevenzione come scelta consapevole
Siccome il virus rimane nell’organismo per tutta la vita, non esistono comportamenti quotidiani in grado di azzerare il rischio di una sua riattivazione. Uno stile di vita equilibrato sostiene l’efficienza del sistema immunitario, ma non offre una garanzia assoluta: l’equilibrio che mantiene il virus in stato di quiescenza può modificarsi nel tempo, anche in assenza di segnali evidenti.
In questo scenario, la prevenzione assume un valore strategico. «La misura più efficace oggi disponibile è la vaccinazione», sottolinea Berti. «Si tratta di un vaccino ricombinante, privo di virus vivo, progettato per stimolare una risposta immunitaria mirata e intensa anche nelle persone con difese più fragili. È indicato a partire dai 50 anni e trova una particolare raccomandazione dopo i 65, così come nei pazienti con patologie croniche o in trattamento con terapie che modulano l’immunità».
Il ciclo vaccinale prevede due somministrazioni a distanza di alcuni mesi, un intervallo studiato per consolidare e prolungare la protezione nel tempo. La scelta va sempre valutata insieme al medico, alla luce della storia clinica e delle condizioni individuali, in modo da inserirla in un percorso personalizzato di tutela della salute.
«Non possiamo impedire al virus di essere stato parte della nostra storia», conclude Berti, «ma possiamo decidere di non lasciargli l’occasione di riemergere quando le difese si fanno meno pronte. La prevenzione è un atto di consapevolezza: significa anticipare il problema, non correre ai ripari».